かかりつけ医の先生へのメッセージ
2. 急性ポルフィリン症とは
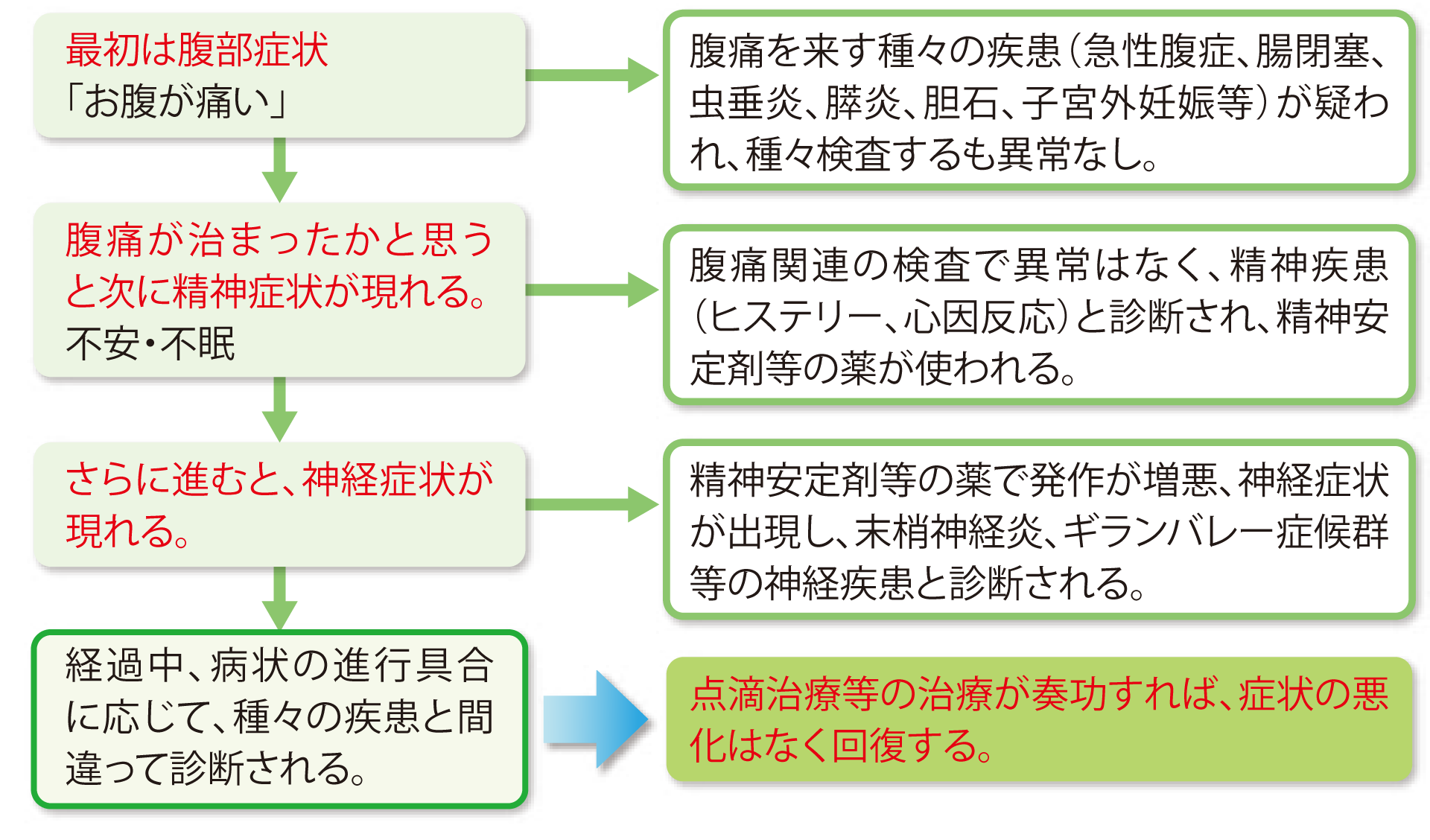
急性ポルフィリン症発作の3大症状 -最初に現れる症状は腹痛が多い-
症状は一度に出るのではなく、腹部症状・精神症状・神経症状と順番に出てくる事も多く、その時に応じて、他の疾患と診断される事があります。
-
- 腹部症状
- 腹痛・嘔気・嘔吐・便秘・下痢・腹部膨満など
-
- 精神症状
- 不眠・不安・ヒステリー・恐怖感・精神症状・身体異常・興奮・傾眠・昏睡など
-
- 神経症状
- 四肢脱力・知覚異常・言語障害・嚥下(飲み込み)障害・呼吸障害など
典型例発作症状の経過(まとめ)
社会医療法人 松柏会 至誠堂総合病院 健康増進センター センター長 大門 眞
ポルフィリン症について
ヘム合成経路の酵素の先天異常により起こる疾患を総称してポルフィリン症と呼びます。
蛋白の主要な構成成分はヘムと呼ばれています。
ポルフィリン症は、ヘムの合成能力が低下し、ヘム合成に至るまでの過程で合成される中間代謝産物であるポルフィリンが過剰に生産される疾患です。
通常では必要なヘムを充分合成出来る程度で症状はありませんが、薬物、妊娠、飢餓、ストレスなどの誘因によりヘム必要量が増加し、低下しているヘム合成能を上回ると、そこにアンバランスが生じて症状が発生します。
蛋白の主要な構成成分はヘムと呼ばれています。
ポルフィリン症は、ヘムの合成能力が低下し、ヘム合成に至るまでの過程で合成される中間代謝産物であるポルフィリンが過剰に生産される疾患です。
通常では必要なヘムを充分合成出来る程度で症状はありませんが、薬物、妊娠、飢餓、ストレスなどの誘因によりヘム必要量が増加し、低下しているヘム合成能を上回ると、そこにアンバランスが生じて症状が発生します。
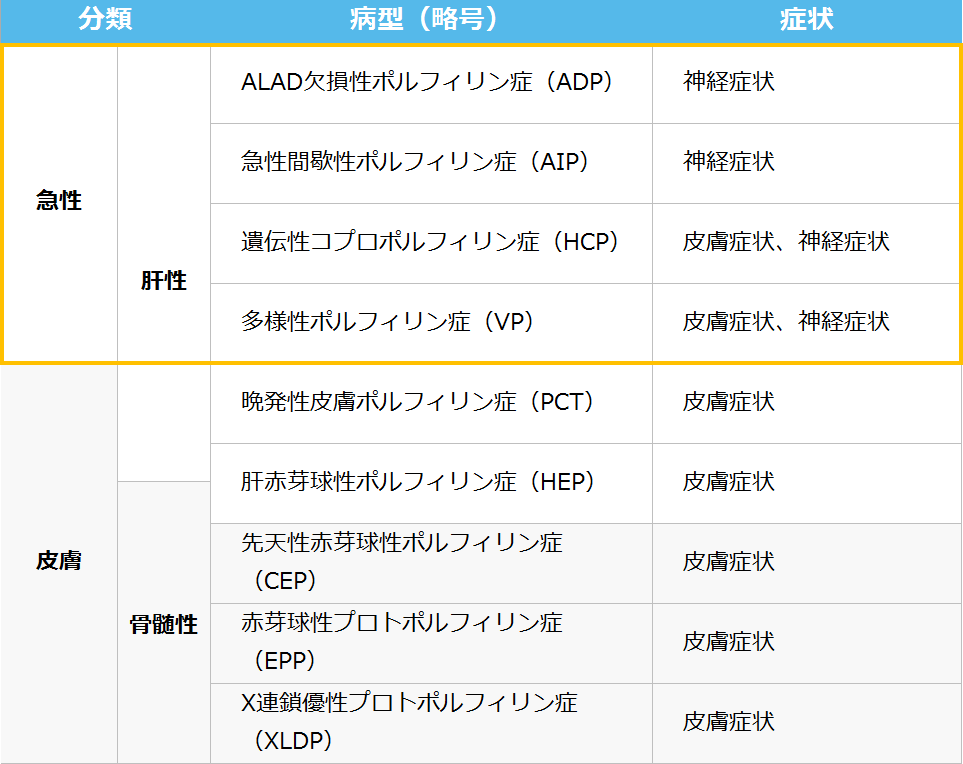
ポルフィリン症の分類
ポルフィリン症は、臨床症状からは、急性腹症、神経症状、精神症状等の急性発作を起こす急性ポルフィリン症と、皮膚光線過敏症を主症状とする皮膚ポルフィリン症とに大きく分類されます。
また、ヘム合成経路の異常が生じる主たる臓器の違いにより、肝性と骨髄性に大別されます。
また、ヘム合成経路の異常が生じる主たる臓器の違いにより、肝性と骨髄性に大別されます。
■このサイトでは、急性ポルフィリン症について解説しています。
社会医療法人 松柏会 至誠堂総合病院 健康増進センター センター長 大門 眞
急性ポルフィリン症の検査
急性ポルフィリン症発作を起こすポルフィリン症にはいくつかタイプがありますが、発作の治療に関しては、どれも同じです。
したがって、急性ポルフィリン症のうちどのタイプの疾患であるかの鑑別より、発作が急性ポルフィリン症によるものであるかどうかの診断がまず大事です。
したがって、急性ポルフィリン症のうちどのタイプの疾患であるかの鑑別より、発作が急性ポルフィリン症によるものであるかどうかの診断がまず大事です。
原因不明(不定)の腹痛・神経症状・精神症状があれば、尿中PBG(ポルフォビリノーゲン)・尿中ALA(δ-アミノレブリン酸)・尿中ポルフィリン体を測定します。
発作期と非発作(寛解)期とで、結果は大きく異なり、寛解期の検査では診断に至らないことも多いので、発作症状がでている時の検体で検査をする事が重要です。
急性ポルフィリン症を疑ったら
【検査】尿中PBG・ALA測定
尿中PBG、ALA、ポルフィリン体の測定は、通常の医療機関では行われていません。
外部検査機関への委託となり、検査結果を得るのに1週間程度必要です。
確定診断はなくとも、病歴、家族歴、症状から疑われた場合は、急性ポルフィリン症と判断し治療を進めながら、外部検査結果を待っているのが現状です。
外部検査機関への委託となり、検査結果を得るのに1週間程度必要です。
確定診断はなくとも、病歴、家族歴、症状から疑われた場合は、急性ポルフィリン症と判断し治療を進めながら、外部検査結果を待っているのが現状です。
ポルフィリン尿及び尿ポリフィリン検出(Fischer-Brugsch法)

コプロポルフィリン(CP)をエチルエーテルで抽出後、ウロポルフィリン(UP)を酢酸エチルで抽出し、抽出物を10%塩酸で抽出する。
(a)ポルフィリン尿、(b)ウロポルフィリン尿(下層がピンク色にみえる)、(c)コプロポルフィリン尿(下層がピンク色にみえる)
(a)ポルフィリン尿、(b)ウロポルフィリン尿(下層がピンク色にみえる)、(c)コプロポルフィリン尿(下層がピンク色にみえる)
社会医療法人 松柏会 至誠堂総合病院 健康増進センター センター長 大門 眞
治療
発作に対する治療、その他症状に応じた対症療法
- 適切な栄養補給を行う。経口摂取が不可能な場合は、ブドウ糖液を静脈注射する。
- ヘミン製剤の投与を行う。
- 発作に伴う種々の症状(興奮、嘔吐、便秘、高血圧、頻脈、痛み 等)は、急性ポルフィリン症の発作を誘発しない薬物で治療する。(急性ポルフィリン症発作を誘発する可能性のある薬剤参照)
- 電解質異常、特に低ナトリウム血症に対して適切な治療を行う
- 精神科的治療を考慮する。激しい痛みなどのために精神的に落ち込むことがあるため、早期からの精神科的治療、及び、効果的な痛みへの治療が重要である。
- 血圧のコントロールを行う。慢性的な全身動脈の血圧上昇の結果起こると考えられる末期腎障害の発症を予防するために必要である。
- 球麻痺に対して人工呼吸器が必要かどうかを適時判断し早期に人工呼吸管理を行う。
長期的な管理
- 長期にわたり発作を繰り返す症例では腎障害がみられ腎臓移植が必要な場合もある。
- 肝臓移植により臨床的に落ち着いた状態となった重症例の報告があり、他の治療が有効でない場合には、考慮され得る。
発作予防のための注意
- 感染症、及び併発疾患に対して、急性ポルフィリン症を誘発しない薬物で治療を行う。
発作予防について
- 定期的に病院で投与して発作を予防する薬剤もあるのでご考慮ください。
社会医療法人 松柏会 至誠堂総合病院 健康増進センター センター長 大門 眞
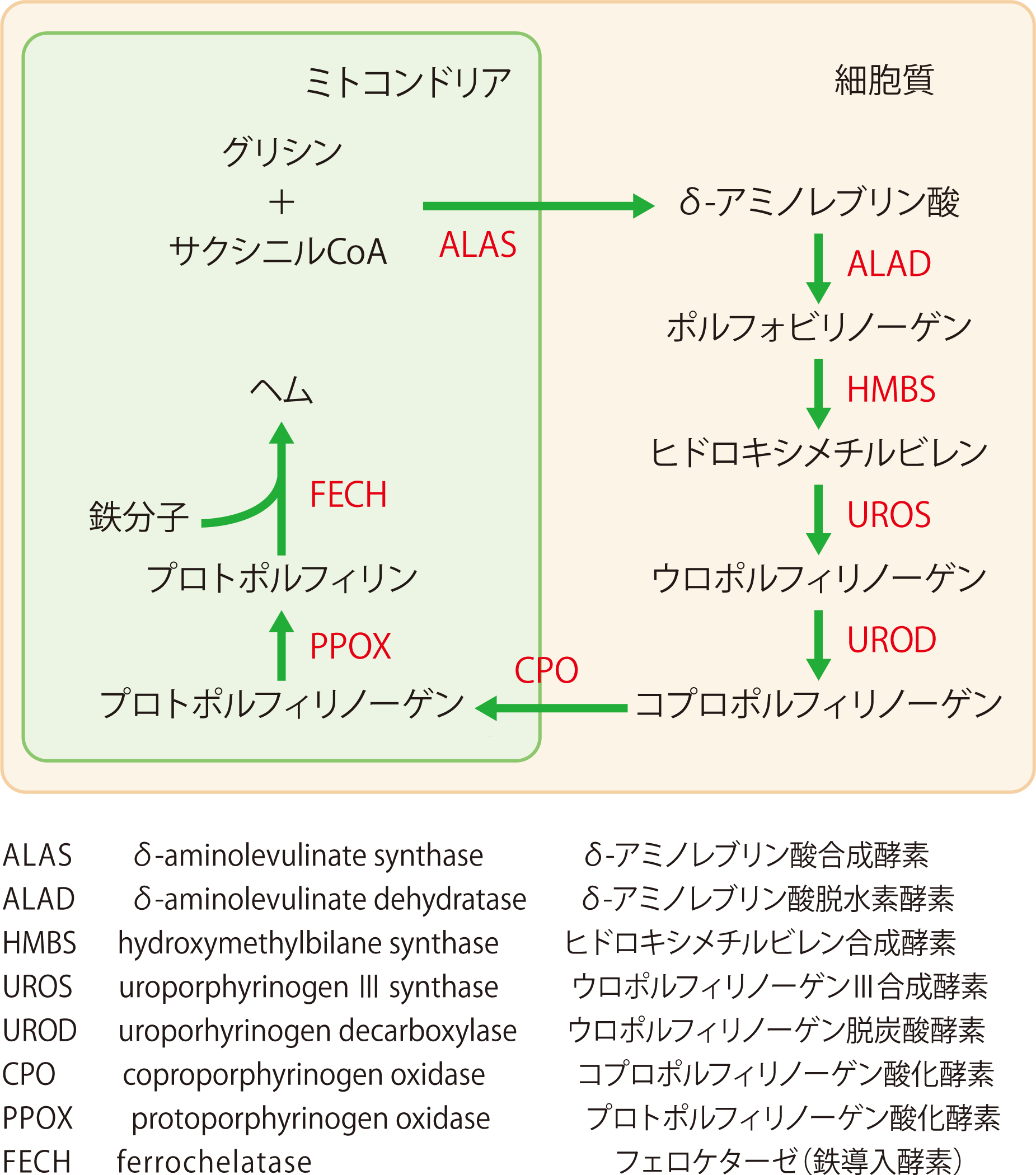
【詳細解説】ヘム合成経路と酵素
- わたしたちの体内でヘム蛋白は、ヘモグロビン(酸素の運搬)、カタラーゼ(活性酸素の消去)、シトクロムc(エネルギーの生産)、CYP450(薬物の分解)など、非常に多彩でかつ大切な役割を担っています。ヘム蛋白の主要な構成成分であるヘムは、したがって生体のあらゆる組織に不可欠な分子でありすべての細胞で合成されますが、需要の大きさからその大部分は骨髄(約80%)と肝臓(約15%以上)で合成されています。
- ヘムの生合成は、ミトコンドリア内でのグリシンとサクシニルCoAの縮合によるδ-アミノレブリン酸の合成を第一段階とし、以後計7段階の酵素反応からなります。各段階で生じる中間体はそれぞれに対応した酵素の働きによってすみやかに次の反応へと進むため、通常細胞内に過剰に蓄積されることはありません。
山陰労災病院 副院長・消化器内科部長 前田 直人
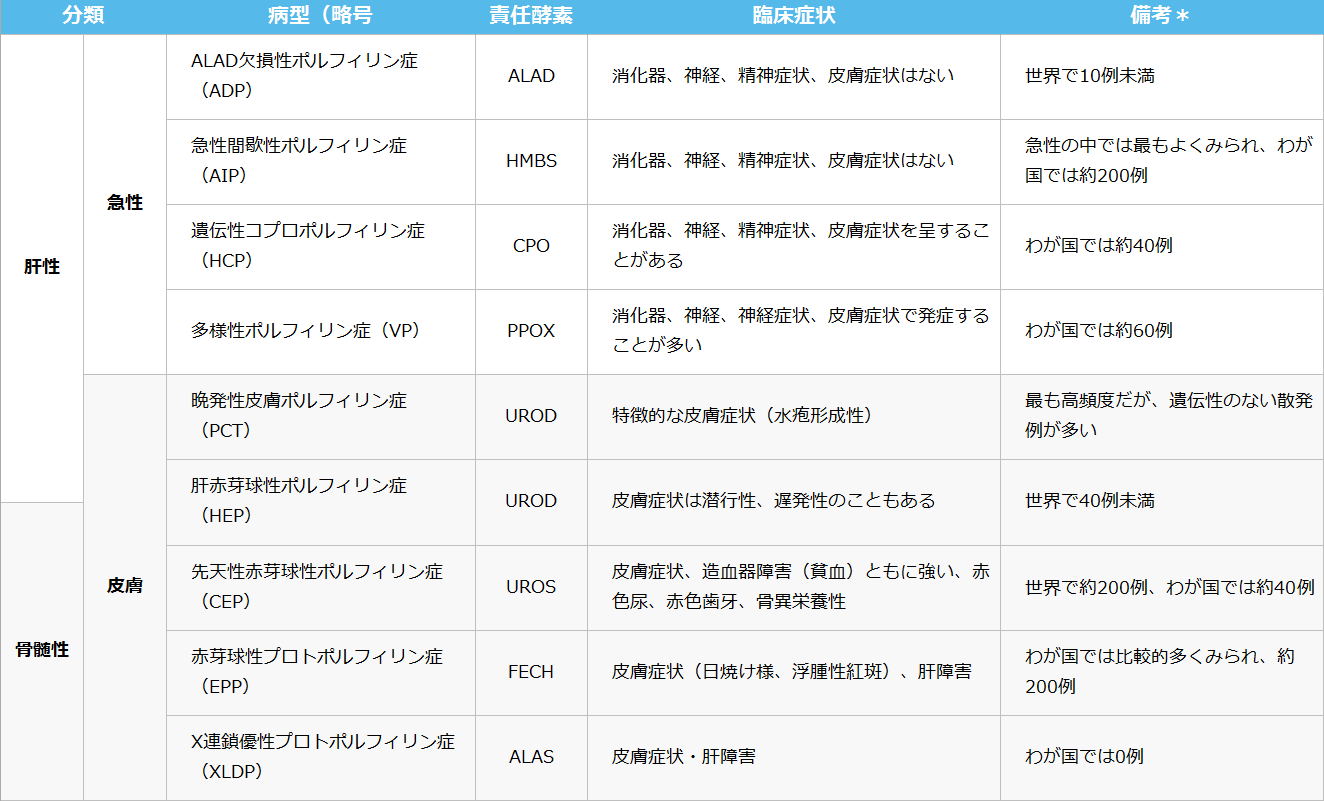
【詳細解説】ポルフィリン症の分類と病型
- ポルフィリン症とは、ヘムの生合成に関与する8つの酵素のいずれかの障害に起因する疾患群をさします 。どの段階の酵素が障害されているかによって過剰に蓄積する前駆体(δ-アミノレブリン酸、ポルホフォビリノーゲン)あるいは中間体(各種ポルフィリン体)の種類が異なるため、それぞれの病型ごとに異なった特徴を生じることになるわけです。
- 散発性の晩発性皮膚ポルフィリン症(PCT)以外は親から子へと遺伝する遺伝性疾患であるため、これらを「遺伝性ポルフィリン症」と総称することもあります。
- ポルフィリン症の分類は、病気が発症する原因から考えた場合に前駆体や中間体の過剰産生が主として肝臓で起こるのかあるいは骨髄で起こるのかによって肝性と骨髄性とに分類されますが、むしろ臨床的立場からは、致死的ともなりうる急性神経内臓発作を主徴とする急性ポルフィリン症と皮膚光線過敏症を主症状とする皮膚ポルフィリン症とに分類するのが一般的となっています。
- わが国における正確な頻度は不明ですが、報告例では晩発性皮膚ポルフィリン症(PCT)、急性間歇性ポルフィリン症(AIP)、骨髄性プロトポルフィリン症(EPP)の順となっており、他の病型はまれとされています。
日本におけるポルフィリン症患者報告例数(病型別、年代別)
1920年1月~2008年12月のデータより
山陰労災病院 副院長・消化器内科部長 前田 直人
【詳細解説】急性ポルフィリン症の症状と頻度
急性ポルフィリン症の症状
- 急性ポルフィリン症には急性間歇性ポルフィリン症(AIP)、多様性ポルフィリン症(VP)、遺伝性コプロポルフィリン症(HCP)の3病型のほか、これまで10例にも満たない世界的にもきわめてまれなアミノレブリン酸脱水酵素欠損性ポルフィリン症(ADP)が含まれます。
- 急性ポルフィリン症ではいわゆる「急性発作」で発症します。急性発作は、
- 1. 腹部症候(腹痛、嘔吐、便秘=Güntherの三徴)
- 2. 神経症状(筋肉痛、四肢脱力、球麻痺、呼吸筋麻痺など)
- 3. 精神症状(不安、不眠、錯乱、うつ、せん妄など)
さらに、- 4. 自律神経症状(高血圧、頻脈、発汗、発熱など)
- 5. 視床下部症候(乏尿低ナトリウム血症、高血糖など)
- 急性ポルフィリン症ではこれらの症候が多彩に組み合わさり、症状が激しい割りに診察上の所見に乏しく、動揺性であり、また前面に出る症状が病期によって異なるため、初期診断が難しく、しばしば胆石発作や尿路結石、急性虫垂炎、卵巣捻転、子宮外妊娠などの急性腹症、あるいはヒステリーなど種々の神経・精神症状と間違って診断されます。
- AIPでは皮膚障害はみられませんが、HCPとVPでは皮膚症状(光線過敏症)を呈することがあります。とくにVPでは急性発作よりも皮膚症状が初発症状でかつ主症状となることもあります。
- 発作の誘因として、ある種の薬物(バルビツール系薬剤、サルファ剤、抗けいれん薬など)、飲酒、喫煙、ストレス、カロリー不足をきたすような無理なダイエット、排卵誘発剤、生理、妊娠などがあげられます。
診断の重要な情報となりますので、注意してみて下さい。
急性ポルフィリン症の症状別頻度
| 性差女性 60~80% | 末梢・中枢神経症状 |
|---|---|
| 発症年齢20代~30代 | 四肢疼痛85~95% |
| 内臓神経・自律神経症状 | 四肢麻痺40~70% |
| 腹痛85~95% | けいれん10~20% |
| 嘔気・嘔吐45~90% | 呼吸筋麻痺10~15% |
| 便秘50~85% | 精神症状 |
| 頻脈65~85% | 不安、錯乱、興奮、不眠、うつ40~60% |
| 高血圧35~55% |
山陰労災病院 副院長・消化器内科部長 前田 直人
【詳細解説】急性ポルフィリン症の診断チャート
急性ポルフィリン症が疑われる特徴的な症状
急性ポルフィリン症は初期診断の難しい疾患です。
- 繰り返す原因不明の腹痛がある。→急性ポルフィリン症の症状と頻度の項を参照
- 腹痛の他に四肢脱力・筋肉痛や不安・不眠などを伴うことがある。
- 他院や他科へ紹介され診断が付かずに病院を転々としている(いた)。
- 親族で上記の様な症状や経験をした人がいる(家族歴)。
- 褐色調尿(ポートワイン尿)がみられる。
*ただしすべての患者に診られる症状ではない。
一度急性ポルフィリン症を疑ってみてください。
山陰労災病院 副院長・消化器内科部長 前田 直人
【詳細解説】急性ポルフィリン症の鑑別診断
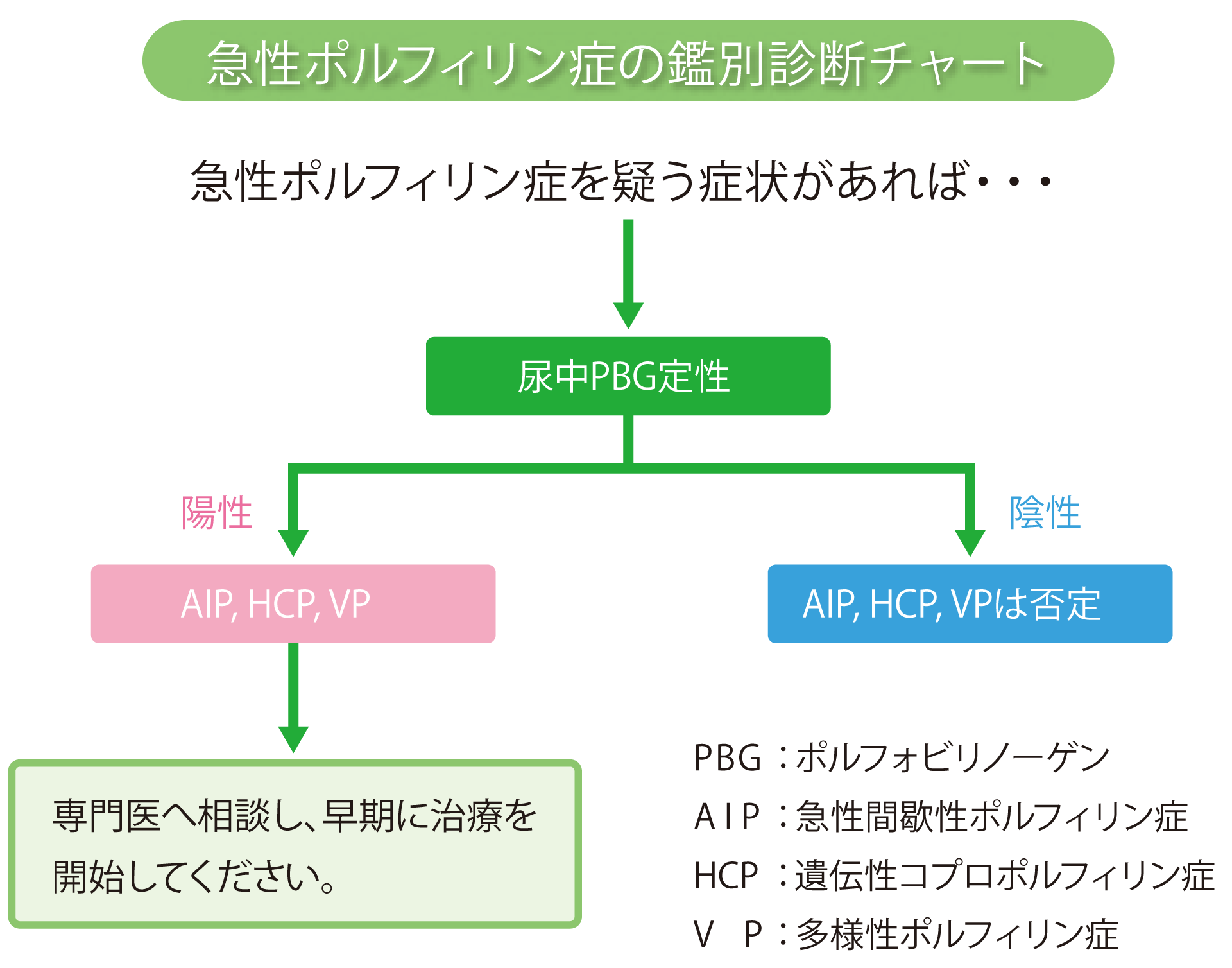
- 診断には急性期の尿中PBGの著増を確認すればたいていの場合は急性ポルフィリン症と診断がつきます。
- 急性ポルフィリン症の病型診断(鑑別診断)はやや複雑であり一般病院では困難なことが多いようです。それよりも重症化する前に急性期の治療を優先するべきです。
- ただし、症状のない緩解期には尿中PBGは必ずしも高値を示さないため、診断そのものも困難なことが多いようです。
- 遺伝子解析は病型の確定診断となりえますが、手技が煩雑であり、現在わが国で解析可能な施設は限られています。
山陰労災病院 副院長・消化器内科部長 前田 直人
この記事を読んだ方はこんな記事も読んでいます